李大鹏医生的科普号
- 精选 大肠癌筛查与早发现、早诊断、早治疗(名医坐堂栏目提纲)
1年前参加上海电台交通频道《名医坐堂》栏目问答提纲,整理出来共享栏目:名医坐堂主题:大肠癌筛查与早发现、早诊断、早治疗嘉宾:上海市第一人民医院胃肠科李大鹏副主任医师(擅长各种普外科疾病,尤其是胃肠道肿瘤的诊断及治疗。门诊时间:)松江南院周一上午,周五上午直播提纲:1、肠癌目前位居“我国高发的十大恶性肿瘤”之列,可见其发病形势严峻。请问:肠癌有什么临床表现?早期有什么蛛丝马迹吗?我国结直肠癌每年新发病例已超过17万,死亡近10万,发病率和死亡率仍然在上升,沿海、长江中下游是高发区域,其中上海为发病率最高的区域,从上世纪70年代初上海大肠癌发病率上升了4倍,年均增速超过4%,在上海常见恶性肿瘤中的排位也从第6位上升到第2位。发病率排名第二,仅次于男性肺癌和女性乳腺癌1临床表现1.排便习惯改变:排便次数、大便性状2.血便3.腹痛或腹部不适4.腹部肿块5.肠梗阻6.贫血及全身症状:如消瘦、乏力、低热。早期早期结直肠癌可无明显症状,最多见的表现,也是最容易被患者忽略的就是排便习惯改变和大便带血,经常被误认为痔疮进行治疗,导致病情的延误。因此在出现上述症状尤其是40岁以上中老年人出现类似症状时应该引起足够的重视,积极到医院就诊检查。2、现在医学界对于很多恶性肿瘤都提倡早期筛查,那么肠癌的早期筛查对其早发现、早诊断、早治疗以及预后有什么意义吗?肠癌早期筛查是怎么做的?在人群中进行筛查,对结直肠癌癌前病变、大肠腺瘤的检出和癌的早期诊断,对预防肠癌发生和防止发展到晚期以及降低结直肠癌死亡率都有重要作用。美国在20世纪70年代末进行大肠癌的大范围筛查,发病率、死亡率持续下降;从2001年至2010年,总人群结直肠癌发病率每年下降3.4%,其发病率的降低主要归因于生活方式的改变及其在70年代后期广泛开展的结直肠癌的筛查普查。死亡率下降的原因进行分析发现,通过改变生活方式的I级预防发挥了35%的作用,通过开展结直肠癌的筛査普査的II级预防发挥了53%的作用,而对已经诊断的结直肠癌的规范性治疗仅发挥了12%的作用,上海08年开始试点,12年全面实行已经开展全市范围内一般危险度人群的筛查普查工作,有望在未来20~30年内能够降低结直肠癌的发病率和死亡率。在人群筛查可用序贯筛查方案*,以问卷和粪便隐血试验法筛查出高危人群。对高位人群进行进一步结肠镜检查。*序贯筛查方案:问卷及大便免疫法隐血试验任一阳性者为高危人群。问卷为:(1)一级亲属结直肠癌病史;(2)本人癌症或肠息肉史;(3)具有以下两项或两项以上者:①慢性腹泻,②慢性便秘,③黏液血便,④慢性阑尾炎,⑤精神刺激史,⑥慢性胆道疾病史。此方案可发现早期不出血的结直肠癌及癌前期腺瘤。3、据了解,对于肠癌的早期筛查,我们的政府卫生部门是相当重视的,早在两年多前,“上海市社区居民大肠癌筛查”就已经被列为本市重大公共卫生服务项目,社区居民可以享受到免费的大肠癌的筛查、评估、咨询等相关服务。现在我们就连线虹口区。。。。。介绍相关情况①这项筛查是针对哪些人群的,为什么?肠癌早期筛查多久做一次较合适?②居民如果想做这项筛查,就可以随时到所在的社区卫生中心去做吗?有什么具体的规定吗?③从两年半的实践来看,社区居民中大肠癌的筛查检出率高吗?如果检出阳性,接下来怎么办呢?4、从目前的筛查情况来看,大肠癌的早期检出率高吗?目前大肠癌的治疗方法有哪些,早期和中晚期的治疗有什么不同?什么情况下可以“保肛”?在上海市首批累计筛查的178万人群中,共发现大肠癌高危对象34万人,其中9.4万人接受肠镜检查,共检出大肠癌2100例,早期率在40%左右;同时,还检出了大肠息肉1万余例,这其中60%有癌变风险。治疗上还是以手术为主,对于早期的,仅仅侵犯到粘膜层或者粘膜下层的肠癌或耳边息肉,可以采取内镜下局部切除的方式,避免了大的手术创伤,对于中晚期的大肠癌,仍然采取手术为主,配合其他辅助治疗:化疗,放疗,免疫治疗,生物治疗等,目前的手术已经已微创手术为主,90%以上的大肠癌可以通过腹腔镜手术完成,第二天就可以进食,下床活动,术后5-7天即可出院,减少了患者的损伤。保留肛门与否主要取决于肿瘤的位置,也就是肿瘤距离肛门的距离,目前随着技术水平的提高,低位保肛,超低位保肛可以将为河口距离肛门1-2cm内,以往需要人工肛门造瘘的患者也可以保留肛门,而且盆腔神经保留技术可以不影响患者的排尿及性功能。5、如果采用不保肛手术,术后患者本人和家属该如何护理?1、饮食调理:开始要稀淡、易消化的食物,以后逐渐增加纤维素和维生素多的蔬菜,过渡至正常饮食,多活动、多饮水,保持排便通畅。必要时可进食蜂蜜或者口服通便药物通便。2、皮肤护理:造口周围皮肤由于受粪便及消化液的刺激腐蚀,容易引起皮肤湿疹及糜烂等,应注意保持造口周围皮肤清洁干燥,每天用温水清洗后,氧化锌软膏或者造瘘口护理粉敷于造口周围。每次排便后用清水擦洗后再重新更换,防止造口周围皮肤的炎症。3正确使用人工肛门袋观察造口处肠黏膜的血液循环情况及造口肠段有无回缩,根据病人情况和造口大小选择适宜的肛门袋,及时更换人工肛门袋每日随时注意观察人工肛门周围皮肤有无湿疹、充血、水疱、破溃等发现异常应及时进行处理。4人工肛门功能锻炼:扩肛,以松弛肛周肌肉,避免人工肛门狭窄排便困难。具体方法:戴手套用食指涂以液状石蜡,缓慢插入造口至2指3指的关节处,在造口内停留3min~5min。5避免重体力劳动和剧烈运动避免做腹压增加的动作,如举、提、推等,以防人工肛门脱出。若人工肛门出现发紫、内陷、脱出或体温>38.5腹痛、腹胀、停止排气排便时,需立即就诊6、肠癌患者在饮食方面有什么讲究?1、以新鲜、易消化,富含优质蛋白质、维生素、矿物质的食物为主,新鲜蔬菜、水果每餐必备。可以吃一些有一定防癌抗癌的食物,如菜花,卷心菜,西兰花,芦笋等,富含膳食纤维素的食物。如:魔芋、大豆及其制品、新鲜蔬菜和水果、藻类2、减少肉类摄入,尤其是红肉的摄入3、限制高脂食物,特别是动物性脂肪的摄人4、减少食盐和腌制食物、煎炸、熏制的食物等5、禁忌辛辣、燥热、刺激性食物、酒精等7、从预防的角度而言,远离大肠癌我们应该怎么做?高蛋白、高脂肪、少谷物、少蔬果,食物比重不合理情况,以及身体活动程度明显减少、超重肥胖增多是肠癌的高危因素1.人群筛查及早发现、早诊断在人群中进行筛查,对预防肠癌发生和防止发展到晚期以及降低结直肠癌死亡率都有重要作用。2.均衡饮食,多吃新鲜蔬菜水果,注意膳食纤维的摄入。3.积极处理癌前病变(腺瘤、息肉病、溃疡性结肠炎等)。4.养成良好卫生习惯,戒烟限酒,适当从事体力活动,保持身心健康。5.控制能量摄入,保持正常体重,防止肥胖。6.优化环境,避免接触致癌物质。引起足够重视,有可疑情况随时就医检查!
李大鹏 副主任医师 上海市第一人民医院(南部) 普外临床医学中心1696人已读 - 典型病例 腹腔肿瘤分享
最几个月连续遇到几个非腹腔脏器来源 腹腔肿瘤,种类繁多,大小不一,形态各异,病理迥异,前几个腹腔镜微创切除,最后一个费了九牛二虎之力才切掉,抛砖引玉,与同行交流
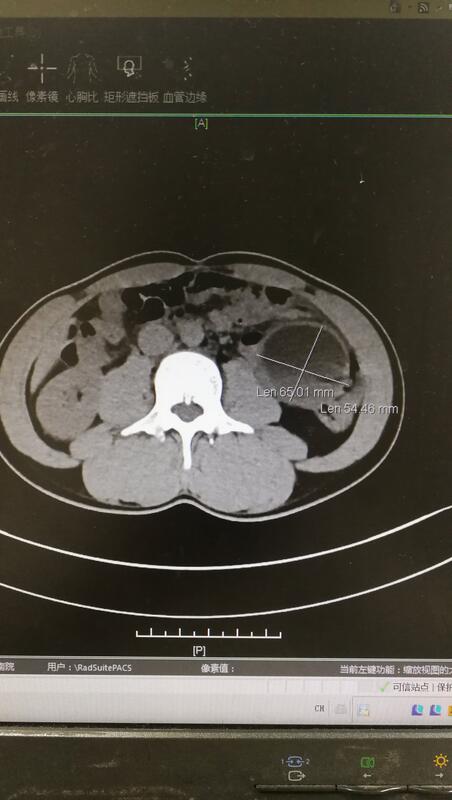 李大鹏 副主任医师 上海市第一人民医院(南部) 普外临床医学中心1115人已读
李大鹏 副主任医师 上海市第一人民医院(南部) 普外临床医学中心1115人已读 - 医学科普 减重手术 — 安全有效的信赖之选
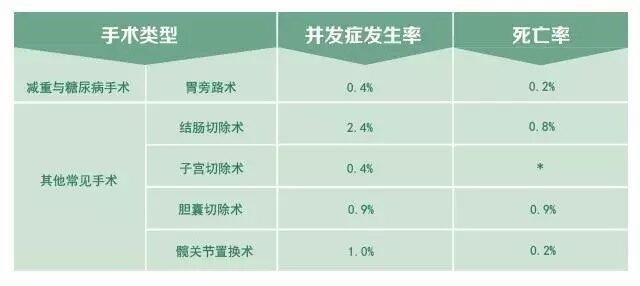
一提手术,很多胖友都很紧张,与其忧心忡忡,不如多多了解,澄清头脑中每一个小问号,先来减掉心头的重负吧!减重手术的死亡率被证实低于其它常见的手术,如胆囊切除手术。 其实,减重手术只是个微创手术,创口小(手术切口约1cm),疼痛轻,恢复快。在肥胖人群中,未实施手术的患者相比实施减重手术的患者死亡风险增加8倍,接受减重手术患者较不接受手术者,相对死亡风险显著降低89%。任何手术都有风险,每位患者面临的手术风险不同,减重手术风险的增加往往与患者自身存在的一些因素相关,包括年老、高BMI等等。 减重手术的风险性比较低,其对于患者的安全有效性也得到了一系列科学事实的验证。 研究证实——减重手术安全有效 斯堪的纳维亚肥胖手术注册中心和处方药注册中心共纳入26,119名进行胃旁路手术的患者,进行为期5年的随访。结果显示,患者的平均BMI从42.8?kg/m2降低到31. 2kg/m2?,并且2型糖尿病、高血压、高血脂、睡眠呼吸暂停等肥胖相关并发症的发生率明显降低。该研究表明胃旁路手术能大幅改善肥胖相关疾病,并且在5年间有效降低患者的体重。 另外,《柳叶刀·糖尿病内分泌学》也发表了许多关于减重手术的评论。专家们认为“减重手术不是最后的救命稻草”,减重手术可预防肥胖相关疾病及并发症,“如仅用作最后的救命稻草,减重手术的这种作用就会消失。” 美国威尔康奈尔医学院Alfons Pomp在评论中指出,目前的减重手术与以往相比更加安全。腹腔镜减重手术的安全性可与髋关节置换术媲美,而死亡风险是冠脉搭桥术的1/10。在经验丰富的医疗中心,胃旁路术的死亡风险不到0.3%,与胆囊切除术相似。 身边的案例——减重故事减重手术的安全有效让许多胖友们迎来了新生,高飞就是其中一个受益者。 高飞是个讨人喜欢的胖小伙儿,但重达190公斤的他迟迟没有找到另一半。父母为此十分着急,打听到减重手术效果不错,立马带高飞来到一家医院就医。万万没想到,这一看竟查出了重度脂肪肝和严重的呼吸睡眠暂停综合症。高飞吓了一跳,下定决心要减下来!两周后,高飞就做了袖状胃切除手术。 当时的他永远不会想到,一个女孩也会躺在同样的手术台做同一个手术,这个女孩就是他未来的妻子——史媛。高飞和史媛是在术后恢复的微信群认识的,他们互相鼓励、相互监督,眼看着体重一天天恢复正常,两颗心也越来越近……2013年,2月5号,爱情修成正果,两人步入婚姻殿堂。 他们这对“瘦身男女”通过减重手术成功减重,打开了美好新生活的大门。 朋友们,你还在被肥胖折磨得蓝瘦、香菇吗?选择进行安全有效的减重手术吧,或许你也能像高飞一样成功蜕变,拥抱健康和美好的爱情~
 李大鹏 副主任医师 上海市第一人民医院(南部) 普外临床医学中心1120人已读
李大鹏 副主任医师 上海市第一人民医院(南部) 普外临床医学中心1120人已读 - 医学科普 胃切除术后患者饮食指导
一、引导患者先过心理关 ——「无胃」的认识误区 胃癌全胃切除术后的生理恢复固然重要,但首先还是要做好心理调整。先谈谈对「无胃」可能的认识误区。 胃是消化道的明星选手,被提及的概率很高,它主要负责食物的机械性消化过程。食物进入胃后短暂储存,在胃液浸泡、胃壁蠕动作用下,被搅动分解,变成更易消化的软靡,然后进入到肠道进行关键的化学性消化及吸收。 即便切除了整个胃,食物同样可以在肠道内完成关键的吸收过程,起码在宏量营养素方面,有没有胃吸收几乎无影响。没有了胃,一样可以吃饱喝足。 在满足根治切除肿瘤的基础上,也并不是所有的胃癌外科手术都要做全胃切除。但并非抱着「能留就留」的观念,全胃切除之后的生活质量是比近端胃切除(保留胃窦、幽门)还要高的,后者的反流甚至严重到让人痛不欲生的程度。 二、辅助口服营养补充 ——保证营养供应 没有了胃,也基本可以保证营养摄入,为什么还要辅助营养补充呢? 由于肿瘤自身的消耗、手术创伤应激、围手术期短期禁食的影响,以及本来需要的营养需求就多。加之术后一时无法适应正常饮食,对食欲有影响的化疗又接踵而至。此时想通过「吃」保证营养供应,是很难的,需要口服营养补充来帮忙。 口服营养补充就是在进食的食物以外,再经口补充能提供多种宏量和微量营养素的营养物质,可以是液体、半固体或者粉剂。这些营养物质被冠以「特殊医学用途配方食品」(FSMP)的名号。目前国内对 FSMP 的应用刚刚起步,还不太成熟规范。 具体到胃癌的全胃切除,推荐在术后应用 FSMP 2~3 个月作为过渡,直到可以适应正常经口进食为止。 三、注意特殊情况 ——及时处理术后并发症 任何手术都是有发生术后并发症的可能。在术后恢复的饮食过程中,也要注意观察一些特殊情况,及时发现并发症并正确处理。 比如在术后早期的进食过程中,如果发现进食后出现发热、腹痛,就要怀疑出现吻合口瘘的情况。而后期如果进食后有持续腹胀、恶心、呕吐,还要想到是吻合口狭窄梗阻等。不能把所有的不适感,都考虑成饮食适应期的表现,以免耽搁病情。 四、最关键的问题 ——具体应该怎么吃 现在才是最关键的「怎么吃」问题。是不是简单一句的「好消化」食物就可以了呢? 1. 循序渐进 不管打算吃什么东西,逐渐加量,让少了胃的消化道去适应都是很重要的。这个适应期大约需要 3 个月。 2. 切小块、多炖煮、好牙口 简单来说,就是弥补胃机械性消化缺失的不足,在食物进入肠道之前就尽量通过烹饪和充分咀嚼把食物变成食糜。牙病要提前处理,该佩戴的假牙也不能少。 3. 少简单碳水化合物、多复合碳水化合物、多丰富蛋白质 区分简单和复合碳水化合物的标准就是「消化吸收的快慢」,为什么去推荐不那么好消化吸收的复合碳水化合物呢? 原因是倾倒综合征的存在。这是一种食物快速「倾倒」入肠道引发的不适反应。倾倒综合征有两个原因。一是高渗性的食物进入肠道,由于渗透压差异,体液快速转移到肠道,继而出现低血压和交感神经兴奋,由此导致腹痛、恶心、心悸。二是碳水化合物快速进入肠道消化吸收,出现明显餐后高血糖,胰岛素迅速升高的结果导致餐后 2 小时出现反应性低血糖,也会出现头晕、出汗、心悸。 小贴士:我们推荐全胃切除术后在身上携带糖果,一旦出现这种餐后低血糖征象,马上吃糖果避免危险的发生。 正因为要避免倾倒的发生,我们要限制那些高渗透压的糖水、高盐食物,还要限制容易被化学性消化并吸收的简单碳水化合物。总结起来,以果汁、糖浆、蜂蜜、白米饭、精面粉为主的食物都不太适合出现在胃切除之后的菜单上。消化慢一点儿的蛋白质、复合碳水化合物才合适,杂粮、肉鱼、蛋类、牛奶、蘑菇、蔬菜都可以。煮熟后放凉的米饭和土豆会产生部分抗性淀粉,也很适合作为全胃切除术后的选择。 总结一下,胃切除术后需要的「好消化」食物,是经过简单「机械性消化」,而不是那些容易化学性消化的食物。 4. 少食多餐、固液分离 一方面是出于没了胃的储存,容量变小而做的适应性改变,另一方面还是为了减少食物快速进入肠道。进餐时喝汤水对胃切除术后患者不合适,汤的送服作用让主食更快的进入肠道,倾倒综合征更容易发生。所以可以把正餐跟喝汤间隔 30 分钟。 5. 特殊的食物补充 虽然没有了胃,也不太影响宏量营养素吸收。但某些维生素、微量元素的吸收是大受影响的,比如钙、铁、叶酸、维生素 B12 等。因此乳制品、豆类、肉鱼、深色蔬菜需要注意侧重选择。 五、监测营养状况 ——膳食补充剂治疗 即便是侧重补充,微量元素和维生素也不见得就能保证摄入充足。所以,必要的营养检查也是需要的。这不同于胃癌本身的随访检查,一般建议在术后 3 个月、6 个月及其后每年进行。包括血常规、电解质、葡萄糖、铁蛋白、肝功、血脂、维生素 B12、25-羟维生素 D、PTH、叶酸、维生素 B1、锌、铜。如果出现严重的缺乏,需要相应的膳食补充剂治疗。 具体到胃癌的全胃切除,推荐在术后应用 FSMP 2~3 个月作为过渡,直到可以适应正常经口进食为止。 注意特殊情况 及时处理术后并发症 任何手术都是有术后并发症可能的。在术后恢复的饮食过程中,也要注意观察一些特殊情况,及时发现并发症征象并处理。 比如在术后早期的进食中,如果发现进食后出现发热、腹痛,就要怀疑出现吻合口瘘的情况。而后期如果进食后有持续腹胀、恶心、呕吐,还要想到是吻合口狭窄梗阻。不能把所有的不适感,都考虑成饮食适应期表现,以免耽搁病情。 最关键的问题 具体应该怎么吃 现在才是最关键的「怎么吃」问题。是不是简单一句「好消化」食物就可以了呢? 1. 循序渐进 不管打算吃什么东西,逐渐加量,让少了胃的消化道去适应都是很重要的。这个适应期大约需要 3 个月。 2. 切小块、多炖煮、好牙口 简单来说就是弥补胃机械性消化缺失的不足,在食物进入肠道之前就尽量通过烹饪和充分咀嚼把食物变成食糜。牙病要提前处理,该佩戴的假牙也不能少。 3. 少简单碳水化合物、多复合碳水化合物、多丰富蛋白质 区分简单和复合碳水化合物的标准就是「消化吸收的快慢」,为什么去推荐不那么好消化吸收的复合碳水化合物呢? 原因是倾倒综合征的存在。这是一种食物快速「倾倒」入肠道引发的不适反应。倾倒综合征有两个原因。一是高渗性的食物进入肠道,由于渗透压差异,体液快速转移到肠道,继而出现低血压和交感神经兴奋,由此导致腹痛、恶心、心悸。二是碳水化合物快速进入肠道消化吸收,出现明显餐后高血糖,胰岛素迅速升高的结果导致餐后 2 小时出现反应性低血糖,也会出现头晕、出汗、心悸。 小贴士:我们推荐全胃切除术后在身上携带糖果,一旦出现这种餐后低血糖征象,马上吃糖果避免危险发生。 正因为要避免倾倒的发生,我们要限制那些高渗透压的糖水、高盐食物,还要限制容易被化学性消化并吸收的简单碳水化合物。总结起来,以果汁、糖浆、蜂蜜、白米饭、精面粉为主的食物都不太适合出现在胃切除之后的菜单上。消化慢一点儿的蛋白质、复合碳水化合物才合适,杂粮、肉鱼、蛋类、牛奶、蘑菇、蔬菜都可以。煮熟后放凉的米饭和土豆会产生部分抗性淀粉,也很适合作为全胃切除术后的选择。 总计一下,胃切除术后需要的「好消化」食物,是经过简单「机械性消化」,而不是那些容易化学性消化的食物。 4. 少食多餐、固液分离 这些一方面是出于没了胃的储存,容量变小而做的适应性改变,另一方面还是为了减少食物快速进入肠道。进餐时喝汤水对胃切除术后患者不合适,汤的送服作用让主食更快的进入肠道,倾倒综合征更容易发生。所以可以把正餐跟喝汤间隔 30 分钟。 5. 特殊的食物补充 虽然没有了胃,也不太影响宏量营养素吸收。但某些维生素、微量元素的吸收是大受影响的,比如钙、铁、叶酸、维生素 B12 等。因此乳制品、豆类、肉鱼、深色蔬菜需要注意侧重选择。 监测营养状况 膳食补充剂治疗 即便是侧重补充,这些微量元素和维生素也不见得就能保证摄入充足。所以,必要的营养检查也是需要的。这不同于胃癌本身的随访检查,一般建议在术后 3 个月、6 个月及其后每年进行。包括血常规、电解质、葡萄糖、铁蛋白、肝功、血脂、维生素 B12、25-羟维生素 D、PTH、叶酸、维生素 B1、锌、铜。如果出现严重的缺乏,需要相应的膳食补充剂治疗。
李大鹏 副主任医师 上海市第一人民医院(南部) 普外临床医学中心2716人已读 - 就诊指南 学会看病(1):给需要看病的患友
我们经常在感觉不适的时候纠结:要不要去看医生?选择急诊还是门诊?什么时间去医院人少点?看病前要准备什么?如何让医生更好地帮到自己? 有位医学博士写了篇神文教我们“学会看病”!非常值得收藏和分享! 如何
李大鹏 副主任医师 上海市第一人民医院(南部) 普外临床医学中心1268人已读 - 就诊指南 学会看病(2):给需要看病的患友
疼痛与痛苦 看病,哪怕是急诊,医生不会马上给您解除痛苦。 疼痛,是大自然赐给人类的礼物,虽然那是无人想要的礼物。疼痛是身体发出的火警,是诊断疾病和判断疾病进展的重要信号,是您生病的身体部分直接向医生的报告。 在没有明确诊断之前,医生是不能够帮病人止痛的,就好像没有查明报告火警的位置,我们不可能把火警的电话轻易挂掉。 也许您或者您的家人在检查床上疼得死去活来,医生还是会冷漠的用手摸这摸那,甚至使劲压一下问您是否更疼,此时也请告诉医生您的感受。 另外,值得说明的一点,也需要向低年医生强调的一点是,那种显示出痛苦,大声叫嚷的病人,另一方面也说明他们有强大的生命力,而另一类苍白的悄无声息的病人,却更有可能有生命危险。 所以当您在急诊看到医生不顾您大声叫嚷的同伴,而去看另一个悄无声息的病人时,不要去阻挡医生。 态度: 如果您收入不高,生活不充裕,请直接跟医生说,相信很多医生会和我一样给您选择相对便宜的药品和治疗。不过同时相对便宜的药物也意味着疗效,特别是副作用的不同。 如果您在路上堵车,找不到停车位,在挂号室门前受冻,坐在门诊等候一上午无所事事,请尽量不要将怨气宣泄在那个为您看病的医生身上。 他在上班路上一样堵车,一样找不到停车位,您在挂号室门前受冻的时候,他在病房检查住院的病人,您在门诊等候的时候,他在诊室里奋力看病。 很多时候医生的态度是由科室决定的,越是紧急和危急生命的科室,医生的态度越冷漠甚至恶劣,在急诊室不可能有医生和颜悦色地跟家属说话,有且只有厉声命令家属去做什么。 医生不会也不应该把病人当作自己的亲人来对待,事实上很多医生不敢给自己的亲人做手术,因为感情因素可能会影响判断。 希望您能明白,医生的态度与医学水平没有直接的关系。 期望: 相当多的疾病是不能够消除病因的,比如常见的高血压、糖尿病、青光眼、类风湿…… 现在的医学也无法解决这些问题,医生能够提供的是尽可能控制疾病进展的方法,使疾病无害化。 血压降低到正常值,意味着您几十年以后死于脑出血的可能性要减小;眼压降低到目标眼压,意味着您丢失视野的速度能够减慢,甚至停止。 您能够在医生这里找到的不一定是战胜疾病的方法,而往往是学会如何与疾病共存,共同生活。 新闻或者报纸上出现的某个疾病的治疗“希望”,并不等于真正在医院就可以给您用上。 医学是非常保守的学科,一种治疗方法要经过几年、十几年甚至几十年的研究才能确定下来,一种新药上市至少要经过十年的实验和审批才能够进入医院的药房。 即使是经过那么多年的研究确定下来的治疗方案,仍然不可能100%的保证治好您的疾病,绝对不可能。 治病和修车不一样,不是您交了钱,就一定可以拿到一辆修好的车。 请您一定记住:花了钱,绝对不可能得到保证治愈,绝对不可能保证没有风险。 万一你得到了医生这样的保证,说明: a)医生在安慰你; b)跟你说话的压根就不是个医生。 知情同意: 如前所述,您绝对不可能得到保证治愈,绝对不可能保证没有风险。 在侵入性的操作治疗或者手术之前,医生会给您看一个知情同意书。 这个知情同意书就像是您在购买股票、基金时听到的“入市有风险,投资需谨慎”一样,是要告诉您可能发生的危险的。 1. 知情同意书上写的每一种风险,都是真实发生过的,至少有一个真实的病人,真真切切地经受过这样的痛苦。 2. 知情同意书上写的出现的风险,一旦发生,医生也会继续全力地帮助您。 不证自明的公理: 1. 人都是要生病的。 2. 人都是要病死的。 也许从某种程度上来说,正常人和病人,甚至癌症病人之间的区别,只是5年生存率有所不同而已,而且都小于100%。
李大鹏 副主任医师 上海市第一人民医院(南部) 普外临床医学中心962人已读





